В 2023 книгой года для меня стал бестселлер шведского психиатра и психотерапевта Андерса Хансена под названием «Почему мне плохо, когда все вроде хорошо». Это совсем короткое произведение, которое, однако, в очень понятных формулировках объясняет очень важные вещи о том, как эволюционно сформировалась наша психика и почему она реагирует на современный мир так, как реагирует. Например, почему огромное количество людей живущих во вполне благополучных странах, вроде Швеции, где практикует автор книги, страдают тревожным расстройством или депрессией, да и просто порой чувствуют себя несчастными, имея все, что необходимо для жизни. Если вы еще не читали этой книги, обязательно прочтите в порядке самообразования. Сегодня же я поделюсь с вами лишь одной из многих мыслей, рожденных ее прочтением в 2023.
Мысль, а точнее вопрос, такой: «Почему этот прекрасный шведский доктор не упоминает о связи дефицита железа и депрессии у женщин?». В одном из разделов книги, где речь идет о гораздо более высокой распространенности депрессии именно у женщин по сравнению с мужчинами, перечисляются и идеи, почему это так. Но среди них нет ни слова про потенциальную связь этого состояния с дефицитом железа.
Я изучаю эту связь, точнее, изучаю научную литературу, где прямо или косвенно дефицит железа и депрессия связываются, уже несколько лет. Наверное, с тех пор, как впервые увидела глобальную статистику распространенности анемии у женщин на карте Земли, опубликованной ВОЗ в документе под названием «Anaemia Policy Brief» в 2014. Там было сказано, что среди всех женщин репродуктивного возраста, то есть от 15 до 49, гемоглобин снижен у 28,5%. А самая частая причина, по которой он снижен, это — дефицит железа. По данным ВОЗ на 2025 год эта цифра еще возросла и теперь составляет 30,7%.
Однако, классическая железодефицитная анемия — не единственная форма дефицита железа. По оценкам экспертов из ВОЗ распространенность латентной формы, то есть дефицита железа без анемии — когда снижен только ферритин, а гемоглобин остается нормальным — в 2 раза выше, чем распространенность самой анемии. Таким образом, мы можем приблизительно прикинуть, что абсолютное большинство женщин репродуктивного возраста (15-49 лет) на планете (30% умножить на 2 и прибавить 30% тех, у кого анемия) живут в состоянии дефицита железа более или менее тяжелой степени.
Вот это то совпадение годами и не дает мне покоя, заставляя снова и снова искать ответ на вопрос, является ли высокая распространенность дефицита железа у женщин и одновременная высокая склонность именно женщин к депрессии — простым совпадением или между ними есть причинно следственная связь?
Оказывается, не я одна задаюсь этим вопросом годами. Еще в 1970 исследователи обнаружили высокую частоту железодефицитной анемии у женщин с депрессией, по сравнению с женщинами без нее. Так как тогда про роль железа в работе нервной системы взрослого человека почти ничего не было известно, исследователи связали анемию и депрессию с пониженной кислотностью желудочного сока, которая тоже была выявлена у этих женщин. Им казалось, что именно проблемы с ЖКТ, нарушение пищеварения из-за хронического атрофического гастрита с пониженной кислотностью каким-то образом вызывают депрессию. Каким образом они вызывают анемию было известно уже и тогда.
Другое объяснение высокой частоты анемии у пациенток с депрессией сводилось к тому, что анемия развивается как осложнение депрессии из-за того, что женщины с депрессией испытывают трудности с аппетитом, плохо питаются и доводят себя таким образом до анемии.
Сегодня мы наконец знаем правильный ответ. Потому что за последние десятилетия мы — человечество, руками нейроученых — очень хорошо изучили биохимию мозга и влияние дефицита железа на синтез нейромедиаторов в нервной системе и активность генов ее клеток.
Нарушения сна у детей с анемией, 2010
Одно из первых по настоящему ценных и продуманных исследований о влияние дефицита железа на мозг было выполнено в университете Колорадо в конце 2000-х, а его результаты опубликованы в журнале Sleep Medicine в 2010 . Целью этого исследования было посмотреть, какие нарушения структуры сна, зафиксированные с помощью ЭЭГ-мониторинга ночного сна, возникают у детей раннего возраста, если в первый год жизни у них была железодефицитная анемия. Сравнивая их с паттернами сна здоровых детей без анемии. Наблюдение за этими детьми продолжалось в течение 5 лет уже после того, как их вылечили от анемии в годик. Это исследование впервые показало, что следствием дефицита железа в раннем возрасте являются нарушения глубины сна у детей. Если очень грубо, дети, пострадавшие от дефицита железа в самом начале жизни, вплоть до 5 лет испытывали дефицит глубокой фазы сна, что влияло в том числе на их неврологическое и речевое развитие.
Помимо собственно наблюдений за структурой сна детей с помощью ЭЭГ, в статье обсуждался вопрос о том, каков механизм нарушений сна при дефиците. Приводились результаты более ранних исследований на моделях лабораторных животных. Результаты этих исследований можно суммировать двумя утверждениями:
- Во-первых, при дефиците железа в раннем возрасте замедляется ключевой для развития нервной системы ребенка процесс — миелинизация нервных волокон. Это происходит потому, что гены, регулирующие миелинизацию, активируются после рождения с помощью регуляторных молекул, содержащих железо. При нехватке железа в организме, невозможно активировать в достаточной степени гены миелинизации. А без миелинизации невозможно развивать навыки нервной системы с нужной скоростью. Это объясняло, как возникает наиболее известный до сих пор симптом дефицита железа в раннем возрасте — задержка моторного и речевого развития.
- Во-вторых, при дефиците железа страдает продукция таких важнейших нейромедиаторов, как дофамин, серотонин и норадреналин. Баланс между этими веществами в центральной нервной системе нарушается. Как следствие, нарушается структура сна, которую, как и многое другое, они регулируют. Именно поэтому, как считали исследователи из Колорадо, они наблюдали на ЭЭГ детей изменение структуры сна с преобладанием быстрого сна – неглубокого, над медленным — глубоким.
Этим же влиянием на дофаминовую систему в мозгу они объясняли тот факт, что несмотря на коррекцию анемии препаратами железа, нарушения структуры сна сохранялись в течение первых пяти лет жизни. По их версии, подавленный дефицитом железа синтез дофамина в критический период формирования этой дофаминовой системы в первый год жизни, оставлял на ней долгосрочный след, так, что даже после излечения анемии нарушения в продукции дофамина сохранялись.
На счет этого второго вывода я, как детский гематолог, глядящий на их выводы 2010 года из сегодняшнего 2026, не могу с ними согласится. Дело в том, что в то время, когда они делали свое исследование, критерием диагноза дефицита железа был ферритин ниже 15 мкг/л. И они считали детей вылеченными от дефицита железа если их гемоглобин приходил в норму, а ферритин становился выше 15. Сегодня мы знаем гораздо больше о том, какой ферритин — норма. За прошедшие с тех пор 16 лет, эта норма пересматривалась два раза. Сегодня критерием диагноза дефицита железа считается ферритин ниже 45 мкг/л, а целевой ферритин, до которого нужно вылечить пациента, чтобы устранить симптомы дефицита, еще выше. Поэтому, я думаю, что нарушения сна сохранялись у этих детей потому, что они не были хорошо полечены от дефицита железа до нормализации ферритина, как мы делаем это сейчас. И моя убежденность в этом базируется на следующем источнике информации о влияние дефицита железа на мозг, в частности, на систему синтеза дофамина.
Синдром беспокойных ног, 2018
В 2018 году международная рабочая группа по изучению синдрома беспокойных ног выпустила клинические рекомендации по лечению этого синдрома с помощью внутривенных препаратов железа. Мы обсуждали с вами эти рекомендации в разных контекстах ранее в этом блоге. Сегодня вернемся к ним еще раз, потому что там подробно описан механизм негативного влияния дефицита железа на этот раз уже на нервную систему взрослого человека. В том числе и на систему синтеза дофамина.
Именно нарушения синтеза дофамина лежат в основе синдрома беспокойных ног, который является частным случаем нарушения структуры сна. Диагностировать его можно по характерным симптомам, а подтвердить все тем же ЭЭГ-исследованием сна, которое ученые из Колорадо использовали, наблюдая за детьми с дефицитом железа.
В основе клинических рекомендаций 2018 года как раз и лежит представление о том, что нарушения синтеза дофамина у пациентов с синдромом беспокойных ног вызвано недостатком железа внутри нервной системы. Однако, далеко не все люди с дефицитом железа страдают синдромом беспокойных ног. Дело в том, что для его развития нужны специфические генетические особенности клеток мозга, при которых эти клетки не эффективно поглощают железо из спинномозговой жидкости, даже при незначительном снижение ферритина в крови, по сравнению с остальными людьми.
В этих клинических рекомендациях впервые публикуется конкретный уровень ферритина – целевой ферритин, который нужно достичь, чтобы устранить симптомы синдрома беспокойных ног. И он значительно выше не только той “нормы” в 15 мкг/л, которая была принята в период проведения исследования в Колорадо в конце нулевых, но даже и выше современной нам нижней границы нормы.
Именно эти два источник — клинические рекомендации по синдрому беспокойных ног и исследование нарушений сна у детей с дефицитом железа — впервые так явно акцентируют наше внимание на том, что мозг не просто как-то эфемерно страдает при дефиците железа, при дефиците железа очень конкретно страдает синтез ключевых нейромедиаторов — дофамина, серотонина и норадреналина — обеспечивающих не только контроль сна и аппетита, фиксацию памяти, мотивацию и обучение, но и настроение в целом, тревожность или склонность к депрессии в частности. Логично подумать, что нарушение синтеза этих нейромедиаторов, которое наблюдается при депрессии, тоже может быть связано с дефицитом железа.
Депрессия вместо дефицита железа, 2019
Следующий ценнейший источник, продвинувший нас к пониманию связи дефицита железа и депрессии, который я также цитировала ранее не раз, это исследование Швейцарской службы медицинской статистики, выполненное в 2019 году. Правда, целью его вовсе не было искать связь между железом и депрессией, это получилось случайно. Изначально служба статистики намеревалась показать, какой ущерб экономике Швейцарии наносит высокая распространенность как дефицита железа вообще, так и проблем с его диагностикой в частности.
Чтобы этот ущерб посчитать, они опросили 1010 швейцарских женщин, которым в прошедшем календарном году поставили диагноз дефицита железа. Исследователи задали им ряд экономических вопросов, в том числе о том, сколько дней они провели на больничном из-за симптомов дефицита железа до того, как их вылечили, то есть сколько экономика потеряла денег на оплату этих больничных плюс упущенная выгода от того, что они не работали, не производили экономическую ценность. Эта часть мне не была особенно интересна, так как я не занимаюсь экономикой здравоохранения. Гораздо интереснее была другая, клиническая часть.
Отвечая на вопрос о том, какие именно симптомы привели этих женщин к врачу — потому что пришли они с жалобами на симптомы, а не с уже сделанным заранее анализом на ферритин — женщины как сговорившись сообщали, что их длительно беспокоило чувство усталости и недостаток энергии, 96% опрошенных назвали именно этот неспецифический симптом в качестве основного. Также женщины жаловались на:
- Нарушение концентрации внимания — 70% опрошенных;
- Ощущение подавленности — 60% опрошенных;
- Нарушения сна — около половина опрошенных;
- Снижение физической активности/нет желания заниматься спортом — около половины опрошенных;
- Тревожность — чуть меньше половины опрошенных;
- Снижение продуктивности на работе — чуть больше трети опрошенных;
- Снижение либидо — около трети опрошенных.
Заметьте, тут нет ничего такого, что классически принято связывать с дефицитом железа, вроде выпадения волос, бледности и синяков под глазами, головокружений и обмороков в душных помещениях.
Отвечая на вопрос о том, какой диагноз поставил им врач на основе описанных жалоб, 35% опрошенных сообщили, что это не был диагноз дефицита железа. Больше трети женщин в этом исследовании, впервые обратившись к врачу, получили на основе симптомов не направление на ферритин, как остальные 2/3, а неправильный диагноз. То, что он неправильный, выяснилось много позже, когда лечение, назначенное от этой несуществующей болезни не помогло от симптомов, с которыми пришла женщина. Что же это были за неправильные диагнозы, которые перепутали с дефицитом железа? И чем лечили этих женщин до того момента, как назначить им анализ на ферритин?
На этот счет Швейцарская служба медицинской статистики также публикует скрупулезную статистику в своей статье.
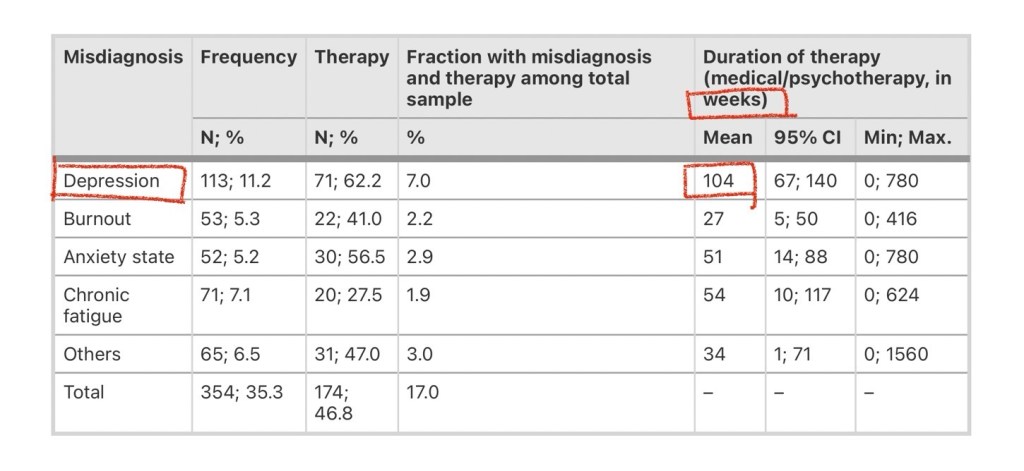
Как следует из таблицы, наиболее популярным неверным диагнозом, который ставили этим женщинам на основе их жалоб, была депрессия. За ней следовали тревожное расстройство, эмоциональное выгорание и синдром хронической усталости. Также из данных следует, что почти половина из тех, кому поставили неверный диагноз, затем получали лечение от этой несуществующей болезни. В том числе, медикаментозное, то есть с помощью лекарств. В том числе антидепрессантов и противо тревожных препаратов. Средняя продолжительность терапии у тех, кому поставили диагноз депрессия, составила 104 недели (это примерно 2 года) до того момента, как стало ясно, что терапия не работает и нужно пересмотреть диагноз. После чего женщинам был выполнен анализ на ферритин и поставлен диагноз — дефицит железа.
Меня, как и многих моих коллег, тогда поразило это исследование. Напомню, оно опубликовано в 2019 году. Однажды я обсуждала его результаты и доктором-трансфузиологом, которая работает с донорами крови. И я помню до сих пор, как она несколько раз повторила эту цифру, не в силах поверить, что это может быть правдой. Что дефицит железа можно перепутать с депрессией настолько, чтобы назначить антидепрессанты так надолго.
С тех пор прошло 6 лет. Мы узнали про дефицит железа кое-что новое. За это время появились:
- новый критерий диагноза дефицита железа от Американской ассоциации гастроэнтерологов (2020), которая и предложила повысить нижнюю границу нормы ферритина до 45 мкг/л;
- консенсус по безопасности внутривенных препаратов железа в Lancet Haematology (2020) с предложением использовать его более активно у беременных, так как только эти препараты позволяют максимально эффективно скорректировать дефицит железа перед родами и предотвратить его последствия для здоровья мамы и малыша;
- итоговый отчет по программе ВОЗ Anaemia Policy (2025), где констатируется ее полный провал и рост глобальной распространенности анемии у женщин репродуктивного возраста с 28,5 до 30,7%, что означает, что мы и дальше будем сталкиваться с дефицитом железа и его последствиями для здоровья.
И наконец, в феврале 2026 во Frontiers in Psychiatry появилась публикация, которая и побудила меня написать статью, которую вы читаете.
Депрессия & дефицита железа, 2026
Эта статья, которую лично я ждала давно. Потому что, во-первых, она написана не гематологами, не сомнологами и даже не специалистами в области медицинской статистики. Она написана психиатрами, то есть непосредственно теми и для тех, кто диагностирует депрессию и назначает терапию от нее. Во-вторых, в ней приводятся данные многих других нишевых исследований психиатров, которые, вполне возможно, ранее не попадались врачам других специальностей на глаза, где постулируется не косвенная, а прямая связь между депрессией и дефицитом железа. В-третьих, в этой статье выделяются особые группы риска, то есть люди, у которых вероятность возникновение депрессии на фоне дефицита железа очень высокая. И на этом мы остановимся подробнее.
Первая группа, о которой идет речь в статье — девочки подростки, у которых диагностирована депрессия. В этом разделе довольно много статистики о том, как часто диагнозы депрессия и дефицит железа совпадают в этом возрасте. В книге «Менструации & Анемия» мы с вами обсуждали причины, по которым девочки-подростки часто оказываются не только в состояние дефицита железа, но и развивают его крайнюю форму — железодефицитную анемию. Так вот в статье о связи депрессии и дефицита железа приводятся данные о том, что тяжесть симптомов депрессии коррелирует с тяжестью дефицита железа. Чем ниже ферритин и/или гемоглобин подростка, тем выражение ее депрессия (или тревожное расстройство, которое реже, чем депрессия, но тоже встречается у девочек с дефицитом железа). А девочки с дефицитом железа в среднем испытывают симптомы депрессии в два раза чаще, чем те, у которых дефицита железа нет совсем.
Вторая группа риска по развитию депрессии на фоне дефицита железа — это женщины в течение первых месяцев после родов. В статье буквально так и сказано, то, что мы называем послеродовой депрессией и связываем с гормонами или высоким уровнем стресса и недостатком сна, нужно пересмотреть. Может оказаться, что значительная часть послеродовой депрессии связана только с дефицитом железа. Ведь, послеродовый период — один из самых опасных в плане развития дефицита. С одной стороны, в течение самой беременности организм женщины расходует огромное количество микроэлемента (500 мг в среднем за 9 месяцев = 1 большой флакон Феринжект). С другой стороны, после окончания беременности в процессе родов женщина еще и теряет кровь — и эта потеря далеко не всегда физиологическая — что усугубляет дефицит, развившийся ранее. А уже после всего этого женщина без железа во всех частях тела, включая нервную систему, оказывается в непростых, а иногда откровенно тяжелых условиях раннего материнства. Их обнадеживающего, в статье, которую мы обсуждаем, приводятся данные не только о связи дефицита железа во время беременности с последующим развитием послеродовой депрессии, но также и о том, что прием профилактических добавок с железом во время беременности снижают риск депрессии после родов.
Наконец, третья группа, у которой депрессия на фоне дефицита железа высоко вероятна, это люди старшего возраста. То есть – наши с вами родители и, возможно, бабушки и дедушки, если они еще живы. По статистике, около четверти людей старше 65 лет могут иметь дефицит железа той или иной степени тяжести. В отличие от классических групп риска — маленьких детей, подростков, беременных и женщин с обильными менструациями — люди старшего возраста не имеют физиологических факторов риска дефицита железа. Зато довольно часто имеют хроническую патологию ЖКТ, приводящую к дефициту железа. Чаще всего это хроническая потеря крови через кишечник при геморрое, полипах толстой кишки, злокачественных заболеваниях органов пищеварения. В этой группе наблюдается корреляция не только между дефицитом железа и симптомами депрессии, дефицит железа у них также связана с заметным нарушением когнитивных функций, то есть памяти, концентрации внимания, способности выполнять интеллектуальную работу.
Безусловно, у девочек-подростков, как у взрослых женщин в послеродовом периоде, как и у людей старшего возраста, депрессия может быть связана с другими причинами. И в заключение этой относительно небольшой статьи автор признает, что за пределами этих трех групп, между депрессией и дефицитом железа нет такой выраженной связи. А значит, дефицит железа, вероятно, не является единственной причиной депрессии у описанных категорий, но часто становится триггером, последней каплей, чтобы простая предрасположенность к депрессии, в силу генетических причин, или на фоне длительного стресса, или при резких изменениях гормонального профиля человека, проявилась симптомами этого расстройства.
С другой стороны, результаты исследования Швейцарской службы статистики 2019 года, которые я привела выше, указывают на то, что те симптомы, которые могут быть расценены врачом как депрессия, могут оказаться исключительно симптомами дефицита железа, которые пройдут после эффективного лечения препаратами железа и не потребуют ни антидепрессантов, ни другой специфической терапии.
Заключает автор статьи во Frontiers тем, что при обнаружении депрессии у пациентов из описанных им групп риска, необходимо проводить дополнительное обследование на дефицит железа, а именно — измерять гемоглобин и ферритин. А также, назначать добавки с железом в качестве дополнительной терапии тем пациенткам с депрессией, у которых отмечается не полный ответ на терапию антидепрессантами.
С первым предложением я на 100% согласна, если женщина жалуется на хроническую усталость, подавленность и нарушения сна, ей в первую очередь необходим скрининг на дефицит железа. Однако, вторая рекомендация мне кажется противоречивой.
Если речь о первичном диагнозе депрессии, одновременно с которой выявлен дефицит железа, то не стоит ли сначала вылечить дефицит? Ведь современные высокоэффективные препараты внутривенного железа позволяют сделать это за 1 визит в процедурный кабинет. А уже затем, в течение 6-8 недель оценив динамику жалоб пациентки после коррекции дефицита железа принять решение, необходимы ли ей антидепрессанты или ее симптомы были маской дефицита железа и уже полностью прошли. Это гораздо быстрее и проще проверить, чем проверять сначала будут ли эффективны антидепрессанты в течение 6 месяцев и более, и только после этого добавлять железо или пересматривать диагноз, как описано в исследование из Швейцарии.
Если же речь о пациентах, которые уже длительное время получают медикаментозную терапию по поводу депрессии, при этом у них отмечается плохой контроль симптомов на фоне лечения и одновременно выявлен дефицит железа, то действительно, необходимо как можно скорее добавлять препараты железа к существующей терапии антидепрессантами и уже затем, оценив эффект от железа, принимать решение, есть ли необходимость антидепрессанты продолжать.
Подробно познакомиться с новой статьей во Frontiers можно тут. А больше деталей о причинах дефицита железа у женщин и как с ним бороться в книге “Менструации & Анемия”.
